رپورتاژ آگهی
علائم بیماری قلبی و درمان آن
با توجه به اینکه این روزها اخبار زیادی درمورد جدیدترین تکنولوژیهای درمانی و گسترش آنها میشنویم، اما زندگی عصر جدید ما را به سمت دانش بیشتر دربارهی بدنمان و چگونه سلامت ماندن پیش میبرد. بیماریهای قلبی گاهی تحت عنوان بیماریهای مادرزادی قلب و گاهی نتیجهی فشار و تنشهای روحی، گاهی نیز به دلیل سبک زندگی ممکن است ما را درگیر نگرانی کند. اگر بخاطر بیماری قلبی تان نگرانیهایی درمورد آیندهی خود دارید، خبر خوبی وجود دارد. شما بیشتر از آنچه فکر میکنید روی بیماری تان کنترل و آگاهی خواهید داشت. در هر وضعیت جدی، ترس و یا استرس میتواند ضربه بزند. اما شما با دانش بیشتر میتوانید نگرانی تان را مدیریت کنید.
تنگی دریچه میترال یا افتادگی دریچهی میترال چیست؟
افتادگی دریچه میترال یکی از دلایل معمول صدای غیرطبیعی در قلب است که به خاطر جریان خون غیرطبیعی بر اثر نشتی دریچه قلب ایجاد میشود. در اغلب موارد افتادگی دریچه میترال جدی نیست و فقط باید تحت نظارت قرار داشته باشد.
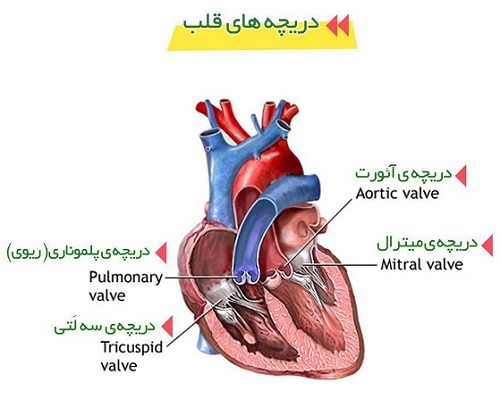
افتادگی دریچه میترال با بسیاری از علایم و شرایط دیگر همراه است، اما متخصصان مطمئن نیستند که افتادگی این دریچه علت ایجاد این علایم است. دریچه میترال دریچهای است که اجازه میدهد جریان خون را از یک محفظه قلب که دهلیز چپ نامیده میشود به محفظه دیگری یعنی بطن چپ منتقل شود. در افتادگی دریچهی میترال، قسمتی از دریچهی میترال رو به عقب و به سمت دهلیز چپ به اصطلاح سُر میخورد. این اتفاق زمانی میافتد که ماهیچه اصلی قلب که بطن چپ نامیده میشود در طول هربار ضربان قلب منقبض میشود.
افتادگی دریچه میترال با تنگی دریچه میترال فرق دارد. در تنگی دریچه میترال، این دریچه سفت و سخت میشود. در افتادگی دریچه میترال این دریچه بخاطر اندازه غیرطبیعی یا آسیب به بافت هایش به عقب سر میخورد. برای اکثر افراد مبتلا به افتادگی دریچه میترال، علت این اتفاق ناشناخته است. افتادگی دریچه میترال میتواند منشا خانوادگی داشته باشد یا بر اثر بیماریهای دیگر نظیر بیماری بافت همبند ایجاد شود.
نزدیک به ۸ میلیون نفر در امریکا مبتلا به افتادگی دریچه میترال افتادگی دریچه میترال هستند. نکته مهم این است که افتادگى دریچه میترال یک ویژگى قلب است (مانند رنگ چشم، قد و..) و به خودی خود بیمارى محسوب نمیشود، اما ممکن است عاملى براى بیماریهاى دیگر باشد که به همین دلیل افراد داراى این ویژگی باید تحت نظر پزشک باشند.
علائم افتادگی دریچه میترال
اکثر افراد مبتلا به افتادگی دریچه میترال هیچ علامتی ندارند. افتادگی دریچه میترال هیچ وقت مشکلی برای سلامتی مبتلایان ایجاد نمیکند. درد قفسه سینه شایعترین علامت در افرادی است که مبتلا به افتادگی دریچه میترال هستند. این درد ممکن است خیلی ناراحت کننده و ترسناک باشد، ولی خطر حملات قلبی، مرگ یا دیگر مشکلات قلبی را افزایش نمیدهد. افتادگی دریچه میترال شایعترین عامل نارسایی میترال است. در این وضعیت جریان خون با هربار ضربان قلب به داخل دریچه میترال برمی گردد. در طول سالها و با گذر زمان این حالت میتواند شکل متوسط یا شدید به خودش بگیرد و موجب ضعف عضله قلب شود که به آن نارسایی احتقانی قلب میگویند.
علائم نارسایی احتقانی قلب
- تورم در پاها
- تنگی نفس همراه با فشار
- ضربان قلب سریع و درکل هرگونه حالت غیرعادی در قلب(پالپیتیشن)
- تنگی نفس خصوصا در هنگام ورزش کردن
- سرگیجه
- بیهوش شدن یا غش کردن که به عنوان سنکوپ شناخته می شود
- احساس ترس و اضطراب
- بی حالی و سوزش در دست و پا
وقتی که این علایم با هم رخ می دهد به آن سندرم افتادگی دریچه میترال می گویند. با این حال متخصصان هنوز نمی دانند که آیا خود افتادگی دریچه میترال باعث ایجاد این علایم می شود یا خیر. از آنجایی که این علایم و خود افتادگی دریچه میترال بسیار شایع هستند اغلب این علایم می توانند به صورت شانسی با یکدیگر اتفاق بیفتند.
تشخیص افتادگی دریچه میترال
یک پزشک میتواند با گوش دادن به صدای قلب مراجعه کننده از طریق گوشی پزشکی اش به افتادگی دریچه میترال مشکوک شود. حرکات غیرمعمول دریچه میترال میتواند صدای متفاوتی ایجاد کند که به آن کلیک میگویند. اگر اختلال میترال وجود داشته باشد، یک پزشک ممکن است بتواند صدای غیرطبیعی جریان بازگشتی خون را بشنود. تشخیص قطعی افتادگی دریچه میترال نیازمند اکوی قلب (اکوکاردیوگرام) است. پزشک با تماشای ویدیوی تپیدن قلب میتواند متوجه حرکات غیرمعمول دریچه شود.
درمان افتادگی دریچهی میترال
افتادگی دریچه میترال برای اکثر مردم مشکلی ایجاد نمیکند، به همین خاطر معمولا درمان نیاز نمیشود. اغلب افرادی که دچار نارسایی شدید میترال که ناشی از همان افتادگی دریچه میترال است، میشوند میتوانند از روش جراحی برای اصلاح یا تعویض دریچه استفاده کنند. برای افرادی که علایم نارسایی احتقانی قلب ناشی از افتادگی دریچه میترال همراه با نارسایی میترال را دارند جراحی معمولا بهترین روش درمانی است. اگر در اکوی قلب هیچ گونه اختلال میترالی مشاهده نشود، علایم افتادگی دریچه میترال به ندرت میتواند خطری داشته باشد. درمان هم برای هر فرد میتواند متفاوت باشد، ولی در کل موارد زیر کمک زیادی به درمان خواهد کرد:
- ورزش
- مسکنها
- ریلکسیشن و تکنیکهای کاهش استرس
- تجویز داروهایی که باعث کاهش ضربان قلب میشود
- اجتناب از کافئین و سایر محرکها
آیا درد های دست چپ و شانه و بی حسی آن همیشه مربوط به مسائل قلبی هستند؟
شایعترین علت حمله قلبی مسدود شدن جریان خون در مسیرش به سمت عضلات قلب است که به انفارکتوس میوکارد منجر میشود. این پدیده باعث دردِ فشاری در قفسه سینه میشود و اغلب به بازوی چپ و گاهی به هر دو دست باز میگردد. درد مداوم دست چپ به مراقبت پزشکی و بهترین تجویزهای پزشکی نیاز دارد.
در برخی موارد، حمله قلبی اصلا علامت "درد قفسه سینه" را نشان نمیدهد. در حالی که ناراحتی در شانه، بازو، گردن، پشت و حتی فک وجود دارد، اما نه قفسه سینه. این پدیده برای زنان نسبت به مردان شایعتر است.
لازم است حتما بدانید که "حمله قلبی " تنها دلیل درد در بالای بازوی چپ نیست!
این درد میتواند از هر تعداد شرایطی از جمله تاندونیت، استئوآرتریت، آسیب به مفصل، فیبرومیالژیا، بورسیت، استخوان شکسته یا استرس، فشار به عضله شانه یا بازو بخاطر استفاده بیش از حد یا طولانی از عضله در حالت یکنواخت ناشی شود. با این حال، زمانی که درد بازو به طور ناگهانی و شدید رخ میدهد، باعث ایجاد زنگ خطر میشود.
برای حفظ ایمنی، وقتی که درد بازو با ناراحتی قفسه سینه، احساس درد و یا اضطراب، ضعف در نفس کشیدن، درد در جاهای دیگر بدن، احساس سرگیجه، پوست رنگ پریده، پوست پوشیده شده از عرق سرد یا خستگی همراه است، عاقلانه است که به سرعت، به دنبال درمان پزشکی باشید.
دلایل تپش قلب بالا چیست و چه راهکارهایی برای کاهش آن وجود دارد؟
اضطراب، استفاده از محرک ها یا کافئین، استرس و نوسانات هورمونی در دوران بارداری می توانند دلایل ضربان قلب بالا باشند.
در موارد خاص، ضربان قلب سریع می تواند یک وضعیت قلبی را به همراه داشته باشد، بنابراین برای افراد مبتلا به ناراحتی قلب ناشناخته مهم است که با یک پزشک مشورت کنند تا از تشخیص درست، اطمینان حاصل شود.
زمینه های پزشکی که سبب ضربان قلب می شوند شامل: عدم تعادل پتاسیم، اختلالات تیروئید، کمبود اکسیژن خون و ناهنجاریهای دریچه قلب است.
ضروری است که افراد مبتلا به تپش قلب که با درد قفسه سینه، عرق کردن، سرگیجه یا از دست دادن آگاهی همراه می شود، تحت مراقبت پزشکی فوری قرار گیرند.
بیماری های مرتبط با ضربان قلب بالا
تاکی کاردی
وضعیتی است که میزان ضربان قلب در حالت استراحت سریعتر از ۱۰۰ ضربه در دقیقه است. تاکیکاردی می تواند توسط بافت های آسیب دیده قلب، مصرف بیش از حد الکل، سیگار کشیدن، فشار خون بالا، مصرف مواد و عدم تعادل الکترولیتی ایجاد شود.
فیبریلاسیون دهلیزی
یک نوع تاکی کاردی است که به علت مشکلات ساختاری قلب به علت بیماری یا الکل ایجاد می شود.
فلوتري پروستات
نوعي تاكي كاردي است كه باعث ضعیف شدن قلب مي شود كه به نوبه خود سبب بالا رفتن تپش و ضربان قلب مي شود.
آیا بیماری های قلبی مادرزادی قابل کنترل هستند؟
قلب سیستم پیچیدهای در بدن است به همین دلیل امکان اینکه در هفتههای اول بارداری در شکل گیری آن مشکلی به وجود آید، هست. این مسائل و مشکلات باعث بروز مشکلات مادر زادی در قلب و بروز اشکالات و خطراتی در ساختمان قلب میشود و با به وجود آوردن ارتباطی غیر عادی بین قسمت چپ و راست قلب باعث میشود دریچههای قلب شکل متفاوتی را به خود بگیرند. اما در مواردی که اکو قلب جنین انجام شود میتوان با تشخیص زودهنگام بیماری برای رفع و درمان آن اقدام کرد و در مواردی که امکان رفع این نقص نباشد میتوان با اجازه پزشک قانونی به بارداری خاتمه داد.
اختلالات قلبی یکی از علتهای مرگ نوزاد در هنگام تولد میباشد که از بین هر ۱۰۰۰ نوزاد ۶ نوزاد به این علت فوت میکند. اکو قلب جنین توسط متخصص قلب اطفال انجام خواهد شد و همانند سونوگرافی میباشد. با دستگاه اکوکاردیوگرافی اکو قلب جنین با تشخیص نارساییهای قلب نوزاد در ایتدای رشد جنین امکان پذیر میشود و میتوان روند درمان را سریعتر آغاز کرد که البته استفاده از این دستگاه و پردازش اطلاعات آن نیاز به علم و مهارت بالا و خاصی دارد.

چه مادرانی باید اکوی قلب جنین را انجام دهند؟
انجام اکو قلب جنین برای تمام مادران واجب نیست چرا که ساختار کلی قلب در سونوگرافی ماه سوم بارداری مورد بررسی قرار میگیرد. اما در مواردی که یکی از حالتهای زیر وجود داشته باشد پزشک انجام اکو قلب را برای مادر تجویز خواهد کرد.
سابقه بیماری قلبی مادر زادی در فرزندان قبلی و یا خانواده
وراثت در بیماریهای قلبی تاثیر گذار میباشد به همین دلیل این افراد باید اکو را انجام دهند.
مبتلا بودن مادر به بیماری لوپوس
لوپوس نوعی از بیماری است که در ایمنی بدن خوداختلالی به وجود میآید و بر اثر این بیماری دو نوع باکتری Anti-La (SSB) و Anti-Ro (SSA) در بدن تولید میشوند که توانایی عبور از دیواره جفت را نیز دارند. این باکتریها میتوانند با تاثیرگذاری بر قلب جنین باعث شوند جنین دچار مرگ داخل رحمی شود. در مواردی که این مشکل به موقع شناخته شود با درمان دارویی بی نظمیهای قلبی برطرف میشوند. احتمال تاثیر آنتی بادیهای لوپوس بر قلب جنین در هفتههای ۱۸ تا ۲۴ بارداری بالاتر است به همین دلیل در این مدت مادر باید هر دو هفته یک بار اکو قلب جنین را انجام دهد.
وجود بیماری متابولیکی در مادر مانند دیابت
اگر مادر به دیابت آشکار مبتلا شود، بالا بودن قند مادر به جنین منتقل شده و باعث میشود قلب جنین بزرگتر از حد معمول بشود.
احتمال اختلالات کروموزومی در جنین
بعد از انجام آزمایشات غربالگری اگر احتمال مشکلات ژنتیکی در محدوده متوسط الاخطر باشد بعد از مشورت پزشک با مشاور ژنتیک، برای مادر انجام اکو قلب جنین تجویز میشود.
هیدروپس جنینی
برای پیداکردن علت هیدروپس قلبی اکو قلبی مفید میباشد. چرا که مشکلات قلبی جنین یکی از اصلیترین علتهای بروز هیدروپس در جنین میباشد.
یافته غیر طبیعی و یا هرنوع ناهنجاری در قلب جنین
ممکن است ناهنجاریهای مادرزادی و مشکلات قلبی باهم بروز کنند، به همین دلیل در صورتی که هر نوع از این اختلالها مشاهده شود مادر با تجویز پزشک باید حتما برای انجام اکو قلب مراجعه کند.
- دوقلوهای مونوکوریون (نوعی از دقلوها که هر دو جنین از یک جفت تغذیه خواهند کرد.)
- بارداری به روش IVF
- تاکی کاردی وبرادی کاردی (بالا رفتن و یا پایین آمدن ضربان قلب در جنین)
- بروز آریتیمی یا هر شک و احتمالی نسبت به بروز مشکلات و نقص در ساختار قلب جنین که در سونوگرافی دیده شود.
- مصرف داروهای تراتوزن در دوره بارداری مانند لیتیوم
یکی از خدمات فوق تخصصی که در مطب دکتر سپیده پزشکی به بهترین شکل ارائه میشود، اکوی قلب جنین است.
فواید اکوی قلب جنین
پدرر و مادرهایی که به دلایل مختلف از سالم نبودن قاب جنین خود اطمینان خاطر را ندارند و این موضوع باعث آشفتگی و بروز نگرانی در خانوادهها میشود میتوانند با اکو قلب جنین از سلامت قلب جنین خود اطمینان حاصل کنند. (این روش برای مادر و جنین کاملا بی خطر میباشد.) میتوان برخی از ناهنجاریها و مشکلات قلبی را بعد از تشخیص از روش اکو قلب جنین با درمانهای دارویی برطرف کرد تا نوزاد متولد شده دارای مشکلات قلبی نباشد.
علت به وجود آمدن واریس و راههای درمان آن چیست؟
سیاهرگهای واریس ناشی از گره دار شدن و یا بزرگ شدن سیاهرگها در بدن است. همهی سیاهرگهای بدن ممکن است مبتلا شوند ولی این مشکل بیشتر در پاها رخ میدهند که دلیلش افزایش فشار بر پایین تنه به دلیل ایستادنها و راه رفتنهای طولانی مدت است. برای بسیاری از مردم واریس و سیاهرگهای عنکبوتی (واریس سیاهرگی غیر پیشرفته) فقط یک مساله زیبایی است ولی برای بسیاری دیگر، واریس باعث ایجاد درد و نا آرامی در فرد میشود و در مواقعی واریس باعث مشکلات جدی دیگری نیز میشود که در ادامه به آن خواهیم پرداخت. واریس میتواند علامتی از مشکلات بزرگتر گردش خون در بدن نیز باشد و درمان آن میتواند از پیشگیریهای ساده تا مراجعه به دکتر و یا خارج کردن سیاهرگهای مشکل دار باشد.

علائم واریس
واریس میتواند بدون درد باشد. علائمی که مبتلایان به واریس میتوانند داشته باشند از قرار زیر است:
١-سیاهرگهای زیر پوستی به رنگ بنفش و یا آبی
٢-سیاهرگها برآمده و تاب خورده شبیه ریسمان نازک بر روی پاها
٣-در حالتی که علائم و نشانههای درد اتفاق میافتد ممکن است شامل علائم زیر باشد:
- احساس دردناک و سنگین بودن پاها
- احساس سوزش،
- تپیدن یا ضربان دار بودن،
- گرفتگی،
- تورم در قسمت تحتانی پاها
- درد فزاینده در پاها پس از نشستن یا ایستادن طولانی مدت
- خارش در اطراف سیاهرگهاخونریزی در اطراف سیاهرگهای واریسی
- درد در اطراف ریسمانهای تشکیل شده از سیاهرگهای واریسی
- تغییر رنگ پوست به قرمز، در اطراف آنها تغییر رنگ،
- سفت شدن سیاهرگ ها،
- سوزش پوست و یا زخمهای نزدیک قوزک پا
- سیاهرگهای شبه عنکبوتی شبیه واریس هستند، اما کوچکتر و در نزدیک سطح پوست با رنگهای بنفش و آبی پدیدار میشوند که معمولا در پاها رخ میدهد و حتی ممکن است روی صورت نیز نیز پدیدار شوند.
برای درمان واریس چه زمانی باید به پزشک مراجعه کرد؟
ممکن ورزش و نرمش، بالا بردن پاها از سطح بدن و یا پوشیدن جورابهای ضد واریس باعث کاهش درد واریس و پیشرفت آن شوند. اما اگر این گونه رفتارها باعث جلوگیری از بیشتر شدن علائم نشدند و یا از نظر ظاهری نگران زیبایی خود هستید باید به دکتر مراجعه فرمایید.
علت واریس
سرخرگها و شریانها مسئول انتقال خون از قلب به سایر بافتها و اعضای بدن هستند، اما سیاهرگها مسئول برگشت خون از قسمتهای تحتانی بدن به قلب هستند که بدین ترتیب خون در بدن میتواند گردش داشته باشد.برای برگشت خون از قسمتهای تحتانی بدن به سیاهرگها باید نیروی انقباض ماهیچه هابه نیروی جاذبه زمین غلبه کنند. انقباض ماهیچهها در قسمتهای تحتانی بدن مانند پمپاژ قلب عمل میکند. ارتجاعی بودن دیواره سیاهرگها با باز و بسته شدنشان باعث انتقال خون به سمت قلب میشود. دریچههای کوچک در سیاهرگها خون را به بالا هدایت کرده و سپس این دریچههای کوچک بسته میشوند تا از برگشت خون به پایین جلوگیری میکنند.
عوامل ابتلا به واریس میتواند مسائل زیر باشد:
بارداری: احتمال ابتلاء به واریس در خانمهای باردار بیشتر است. بارداری مقدار حجم خون را در بدن افزایش میدهد و میتواند باعث افزایش برخی از آثار جانبی مثل واریس گردد. سیاهرگهای واریسی ممکن است در بارداری و همزمان با باز شدن رحم در این دوران بدتر شوند. همچنین تغییر در هورمونهای زنانه هنگام بارداری نیز ممکن است نقشی در این اختلال داشته باشد. واریس بارداری معمولا بدون نیاز به درمان و فقط با کنترل آن بعد از ١٢ ماه بهبود مییابد.عواملی که خطر ابتلا به واریس را افزایش میدهند
سن: با افزایش سن، خطر ابتلا به واریس افزایش مییابد. در واقع با افزایش سن دریچههای کوچک سیاهرگی که وظیفه تنظیم گردش خون دربدن را دارند از هم گسیخته میشوند. درواقع از هم گسیختگی این دریچه های کوچک سیاهرگی باعث انباشت خون در اندام تحتانی میشوند.
جنسیت: احتمال ابتلا به واریس در زنان بیشتر از مردان است. تغییر هورمونها در دوران حاملگی، قاعدگی، یا یائسگی میتواند عاملی برای تشدید واریس باشد. قرصهای ضد بارداری هم میتواند باعث افزایش احتمال ابتلا به واریس شود.
سابقه خانوادگی: اگر سایر اعضای خانوادهی شما سابقهی ابتلا به واریس را دارند احتمال ابتلای شما به واریس بیشتر است.
اضافه وزن: اضافه وزن باعث افزایش فشار به اندام تحتانی و در نتیجه احتمال ابتلا به واریس میشود.
ایستادن و نشستنهای طولانی مدت: در صورت نشستن و ایستادنهای طولانی مدت گردش خون در بدن شما دچار اختلال میشود و احتمال ابتلاء به واریس بیشتر میشود.
عوارض واریس
عوارض واریس شدید معمولا نادر هستند، اما میتوانند شامل موارد زیر باشند:
زخمهای پوستی: زخمهای دردناکی که ممکن است در نزدیکی محلهای واریس اتفاق بیافتد و معمولا در اطراف قوزک پا تشکیل میگردند. زخمها در نتیجهی انباشت و فشار بیش ازحد خون در بافتها در نتیجهی افزایش فشار خون در سیاهرگهای واریسی رخ میدهند.
لخته خون: در بعضی موارد سیاهرگهای مبتلا بسیار متورم میشوند. در این گونه موارد پای بیمار ممکن است متورم شود. هرگونه تورم ناگهانی پا باید مورد توجه پزشک قرار گیرد. زیرا ممکن است موجب لخته شدن خون در سیاهرگها گردد و حرکت ناگهانی این لختههای خونی میتواند بسیار خطرناک باشد.
خونریزی: در برخی موارد رگهای سطحی مبتلا به واریس ناگهان پاره میشوند. معمولا اینگونه پارگیها بسیار خفیف است با این حال هرگونه خونریزی ناشی از واریس نیاز به توجه و مراقبت پزشک دارد زیرا ممکن است به کرّات اتفاق بیافتد.
پیشگیری از واریس
هیچ راهی برای پیشگیری ١٠٠درصدی از ابتلا به واریس وجود ندارد، اما بهبود در سیستم گردش خون بدن میتواند باعث پیشگیری از واریس گردد.
- برخی اقدامات دیگر که شما میتوانید برای مبارزه با واریس انجام دهید به شرح زیر است:
- ورزش
- کاهش اضافه وزن
- خوردن غذاهای پر فیبر و کم نمک.
- اجتناب از پوشیدن کفشهای پاشنه بلند و شلوارهای تنگ
- قرار دادن پاها در سطح بالای بدن
- تغییر وضعیت نشستن و ایستادن به صورت مرتب.
۲۰ غذایی که قلب شما را شادتر میکند!
۱- سبزیجاتی مانند اسفناج، کلم بروکلی، کلم پیچ و …: کروتونوئید بالا در این سبزیجات به عنوان آنتی اکسیدان در بدن عمل میکند ومواد مضر را دفع میکند و باعث کاهش احتمال ابتلا به بیماریهای قلبی میشود.
۲- ماهی: بهترین غذا برای قلب و سرشار از امگا ۳ است. امگا ۳ برای کاهش فشار خون و تنظیم ضربان قلب بسیار مفید است. انجمن قلب آمریکا مصرف ۲ وعده ماهی در هفته را به همه توصیه می کند، اما نه به صورت سرخ شده!
۳- لوبیای سیاه: دارای مواد معدنی دوست دار قلب مثل انواع آنتی اکسیدانها و منیزیم است همچنین فیبر موجد در آن باعث کاهش قند خون و کلسترول مضر می شود.
۴- روغن زیتون: سرشار از آنتی اکسیدانهای طبیعی! برای تاثیر بیشتر آنرا در جای خنک و تاریک نگهداری کنید و حداکثر ظرف مدت ۶ ماه مصرف شود.
۵- گردو: مصرف روزانه یک مشت کوچک گردو باعث کاهش کلسترول خون و تورم و آماس در رگهای قلب میشود. گردو همچنین دارای میزان بالای امگا۳، اسیدهای چرب غیر اشباع و فیبر است. میتوانید آنرا جایگزین چیپس و بیسکوییت کنید!
۶- بادام: سرشار از اسیدهای چرب است و باعث کاهش کلسترول مضر (ال دی ال) می شود.
۷- سویا: پروتئین و فیبر موجود در آن باعث کاهش کلسترول خون میشود.
۸- سیب زمینی شیرین: سرشار از ویتامین A، و لیکوپن (آنتی اکسیدان طبیعی) است.
۹- مرکبات: پکتین موجود در مرکبات باعث کاهش کلسترول میشود. مرکبات سرشار از ویتامین C و پتاسیم هستند.
۱۰- جو: فیبر موجود در جو باعث کاهش کلسترول و قند خون میشود پس از نان های جو و سوپ آن مصرف کنید!
۱۱- بذر یا تخم کتان: فیبر، امگا۳ و اسیدهای چرب آن برای قلب بسیار مفید است.
۱۲- ماست کم چرب: ماست علاوه بر کلسیم دارای پتاسیم نیز میباشد که باعث کاهش فشار خون می شود. حتماً از ماست کم چرب استفاده کنید!
۱۳- گیلاس، آلبالو: سرشار از آنتی اکسیدانهای طبیعی به ویژه آنتوسیانین است که به حفاظت از رگهای قلب کمک می کند.
۱۴- توت فرنگی، بلوبری و تمشک: سرشار از لیکوپن و آنتی اکسیدانهای دیگر هستند که هرچقدر پر رنگتر باشند میزان این مواد در آنها بیشتر است پس هنگام انتخاب پر رنگتر را بردارید!
۱۵- گوجه فرنگی: لیکوپن موجود در آن باعث کاهش احتمال سفت شدن دریچههای قلبی میشود. همچنین میزان قابل توجه پتاسیم موجود درآن باعث کاهش فشار خون و احتمال بیماریهای قلبی می شود.
۱۶- چای سبز: در سال ۲۰۱۳ مطالعه انجام شد و نشان داد افرادی که به صورت روزانه ۱ فنجان چای سبز مصرف می کنند به نسبت افرادی که به ندرت از آن مینوشند، ۲۰درصد کمتر به بیماریهای عضلهای قلب دچار میشوند!
۱۷- آووکادو: این میوه نرم با چربیهای غیر اشباع و مفید خود سلامتی را به قلب شما هدیه می دهد. همچنین آووکادو دارای پتاسیم و آنتی اکسیدانهای طبیعی نیز میباشد.
۱۸- انار: سرشار از پلی فنول و آنتوسیانین است که مانع سفت شدگی دریچههای قلب میشود.
۱۹- شکلات تلخ: طبق تحقیقات اخیر صورت گرفته، مصرف شکلات تلخ (حداقل ۷۰ درصد) باعث کاهش احتمال بروز بیماریهای قلبی میشود.
۲۰- کشمش: طبق تحقیقات صورت گرفته توسط کالج قلب آمریکا، پتاسیم و سایر مواد موجود در کشمش باعث کاهش فشار خون میشود.
آیا بین نوشیدن قهوه و بیماریهای قلبی ارتباطی وجود دارد؟
شکی نیست که خیلیها در سراسر جهان به قهوه اعتیاد دارند، اما سوال اینجاست: آیا این اعتیاد سالم است؟
متخصصان قلب طبق عرف همیشگیشان به بیماران توصیه میکنند که قهوه ننوشند. فرض آنها بر این است که کافئین موجود میتواند زمینه ساز ایجاد یا گسترش بیماریهای قلبی و عروقی باشد و علاوه بر آن احتمال حملات قلبی را افزایش دهد.ولی، مطالعات اخیر پزشکی نشان میدهد که مصرف معتدل قهوه میتواند حتی مفید باشد. مزیتهای قهوه را معمولاً به مقدار زیاد پلی فنولها در آن ربط میدهند. مواد انتی اکسیدان موجود می تواند در مقابل التهابهای موجود در خون یا در مقابل هرنوع بیماری دیگری از بدن محافظت کند و فایده آن فقط به بیماری قلبی خلاصه نمی شود. برای درک بهتر خطرات و مزایای قهوه نگاهی به تحقیقات پزشکی در این زمینه داریم.

خطر ایجاد بیماری قلبی
با توجه به دو فرا آزمایشی که در این زمینه انجام شد (یکی از آنها روی یک گروه ۴۰۰۰۰۰ نفری و دیگری روی یک گروه بیش از یک میلیونی انجام شد) محققان به این نتیجه رسیدند که هیچ ارتباطی بین نوشیدن قهوه و خطر ابتلا به بیماری قلبی در دراز مدت وجود ندارد. اولین بررسی ثابت کرد مصرف قهوه باعث کاهش این خطر در زنان میشود و دومین بررسی نشان داد که خوردن روزی ۳ تا ۵ فنجان قهوه از خطر ابتلا به بیماری قلبی میکاهد.
خطر مرگ
احتمال مرگ مصرف کنندگان قهوه بر اثر حملات قلبی، نارساییهای قلبی، سکته مغزی، بیماری الزایمر و حتی سرطانها کمتر است. مطالعه طولانی که Nurses Health stuy روی بیش از ۸۰۰۰۰ زن انجام داد نشان داد که زنانی که ۲-۳ فنجان یا بیشتر از ۴ فنجان قهوه در هفته مینوشند کمتر به سکته مغزی دچار میشوند. یک بررسی مشابه دیگر هم بدون در نظر گرفتن جنسیت انجام شده و نتایج با مشابهی با این بررسی داشته است. کاهش ابتلا به سرطان هم توسط محققان یونانی مورد بررسی قرار گرفت و انها در این تحقیق به این نتیجه رسیدند که قهوه باعث بهبود عملکرد اندوتلیال میشود. وقتی سلولهای اندوتلیال که عروق خونی بدن را در بر می گیرند سالم باشند، گردش خون راحتتر صورت میگیرد و البته قلب مجبور نیست به سختی کار کند و درنتیجه احتمال ابتلا به آترواسکرولز (تصلب شریان) کمتر میشود.
خطر آریتمی و ضربان قلب نامنظم
در اینجا من با مطالعهای که در آن ارتباط بین کافئین و آریتمی و به ویژه آتریال فیبریلیشن را رد کرد مخالفم. تجربه بالینی من به طور مداوم نشان داده است که کافئین واقعا برای افراد مبتلا به ضربان قلب ضعیف یا افرادی که قبلا حمله قلبی داشته اند خوب نیست. وقتی کافئین وارد بدن میشود سیستم عصبی سمپاتیک را تحریک میکند و این باعث میشود فشار خون افزایش یابد و آدرنالین آزاد شود و قلب نیاز دارد که سریعتر و شدیدتر بتپد.
خطر فشار خون بالا
تا مدتها پزشکان تصور میکردند که مصرف بلند مدت کافئین میتواند زمینه ساز ابتلا به بیماری فشار خون شود، اما مطالعات متعدد ثابت کرده است که این ایده درست نبوده است با این حال مطالعاتی هم وجود دارد که نشان میدهد اگر شما مبتلا به فشار خون هستید با مصرف کافئین ممکن است در معرض خطر قرار بگیرید. محققان ایتالیایی چند وقت پیش روی ۱۲۰۰ بزرگسال که در سنین ۱۸ تا ۴۵ بودند و از پرفشاری خون خفیفی رنج میبردند مطالعهای انجام دادند و در نهایت فهمیدند که آنهایی که قهوه سنگین مینوشند چند برابر امکان مبتلا شدنشان به بیماریهای قلبی بیشتر از افرادی است که فشار خون دارند و قهوه نمینوشند.
کمبود ویتامین D. و بیمایهای قلبی
کمبود ویتامین دی میتواند باعث پوکی استخوان در بزرگسالان و نرمی استخوان در کودکان شود، اما تحقیقات جدید نشان داده که کمبود این ویتامین خطرات جدیتری نیز برای سلامتی ممکن است داشته باشد!
بله، کمبود ویتامین D. و سطح پایین این ویتامین در خون ممکن است باعث پیشرفت بیماریهای عروقی قلبی نیز بشود. محققان انستیتو مرکزی قلب آمریکا در سالت لیک سیتی دریافته اند بیماران قلبی که سطح ویتامین D. خون آنها بیشتر از ۱۵ نانوگرم در میلی لیتر است به مراقبت کمتری نسبت به سایر بیماران قلبی نیاز دارند. در گذشته و به صورت سنتی میزان بالای ۳۰ واحد را برای ویتامین D. سطح مناسب در نظر میگرفتند، ولی اخیراً بعضی از تحقیقات نشان می دهد میزان بالای ۱۵ نیز سطح قابل قبولی برای این ویتامین است. با وجود این حتی اگر معیار ۱۵ را برای میزان مناسب در نظر بگیریم باز هم حتی در جوامع پیشرفته هم ۱ نفر از هر ۱۰ نفر از کمبود این ویتامین رنج می برند.

نتایج تحقیقات بر روی کمبود ویتامین D و بیماریهای قلبی
مطالعات منتشره در فصلنامه انجمن قلب آمریکا (نوامبر ۲۰۱۵) که بر روی ۲۳۰٫۰۰۰ نفر انجام شد رابطه بین کمبود ویتامین D. و بیماریهای قلبی را مورد بررسی قرار داد که به صورت خلاصه به ان اشاره میشود:۲۳۰٫۰۰۰ نفر به ۴ گروه بر اساس سطح ویتامین D. تقسیم شدند (۱-میزان کمتر از ۱۵ واحد ۲- میزان بین ۱۵ تا ۲۹ واحد ۳- میزان بین ۳۰ تا ۴۴ واحد ۴-میزان بالاتر از ۴۵ واحد) و برای ۳ سال توسط پزشکان قلب تحت نظر قرار گرفتند. رئیس تیم تحقیق دکتر مالستین نتایج این تحقیق را به صورت زیر بیان داشت:
برای ۹ در صد افراد تحت مطالعه که سطح ویتامین D. آنها کمتر از ۱۵ واحد بود (گروه اول) آمار بیماریهای عروقی قلب ۳۵ درصد بیشتر از سایر گروهها بوده و میزان بیماریهای عروقی قلب در سایر گروهها تفاوت معناداری با هم نداشته است.
این تحقیقات به اهمیت دریافت مکملهای حاوی ویتامین D. صحه گذاشته و به لزوم افزایش سطح این ویتامین را در بیماران قلبی دارای سطح پایین (کمتر از ۱۵) تاکید دارد.در ادامه این تحقیقات که هم اکنون در جریان است قصد بر این است که بیماران با سطح پایین ویتامین D. (کمتر از ۱۵ واحد) کاملاً تصادفی مکملها و مقادیر مختلف این ویتامین را دریافت کنند و تاثیر بلند مدت این مکملها در کم کردن ریسک ابتلا به بیماریهای عروقی قلب سنجیده شود.
دکتر سپیده پزشکی -متخصص قلب و عروق
فلوشیپ بیماری های مادرزادی قلبی
CMRI از سوئیس

















ارسال نظر