حمایت روحی از بیمار سرطانی به چه معناست؟
حمایت روانی- اجتماعی از بیمار سرطانی، علاوه بر کاستن از تاثیر سرطان بر سلامت روان، شامل ارزیابی عوارض جانبی شیمی درمانی و پرتودرمانی بر عملکرد شناختی فرد نیز میشود.
- هیچ چیز را درباره بیمار بدون او انجام ندهید
- فرد را به عنوان فرد نه به عنوان بیمار ببینید
- بیمار را در درمان مشارکت دهید
علامت حیاتی ششم
در بسیاری از کشورها، برای دشواریهای عاطفی و سلامت روانی تمام بیماران سرطانی، برنامه غربالگری بیمار محور به عنوان استاندارد جدید درمان پیشنهاد شده است. در استاندارد جدید، سختی عاطفی (Emotional Distress) به عنوان علامت حیاتی ششم، در کنار نبض، فشار خون، دمای بدن، تنفس و درد ارزیابی میشود.
در سیر بیماری، آسیبپذیری افراد در برابر سختیهای عاطفی تغییر میکند؛ یافتن علامت مشکوک، انجام آزمایشهای تشخیصی، دانستن نتایج، انتظار برای شروع درمان، تغییر نوع درمان، پایان درمان، ترخیص از بیمارستان، زندگی و بقا پس از معالجه، پیگیریهای بعدی، دوره احتمالی عود بیماری و مواجهه با مرگ، هر کدام بیمار را با شرایط عاطفی متفاوتی مواجه میکند.
بعلاوه زمینه قبلی بیماریهای اعصاب و روان مانند افسردگی، اضطراب، وابستگی به مواد، اختلالات شناختی و مشکلات اجتماعی مانند هزینههای مالی، تنهایی و مشکل در روابط خانوادگی آسیب پذیری افراد را افزایش میدهند.
گفتن "خبر بد"
در بهترین شرایط، پزشک متخصص و تیم درمانی پیش از دیگران به نتایج بررسیهای تشخیصی دسترسی و وظیفه انتقال مستقیم اطلاعات را به بیمار به عهده دارند. تیمهای درمانی آموزشهای ویژه میبینند تا از عهده این امر دشوار برآیند و ضمن مشارکت دادن بیمار در تصمیمگیری، به افزایش امیدواری وی کمک کنند، از سردرگمی درباره نتایج درمان کم کنند و کنترل درد و انگیزه او را برای همکاری در درمان بالا ببرند.
خبر بد هر نوع اطلاعاتی است که به طور جدی و منفی نظر یک فرد را نسبت به آیندهاش تغییر بدهد. اینکه آیا آن خبر واقعاً بد است یا خیر، فقط به تشخیص شنونده بستگی دارد نه گوینده خبر. برای مثال، بیمار و اعضای خانواده ممکن است نسبت به شنیدن یک خبر، به شکلهای مختلف واکنش نشان دهند که گاهی باعث تعجب دیگران میشود. هر خبری درباره تشخیص، عود و پیشرفت بیماری، شانس بهبودی و بقا و عوارض درمانی میتواند بالقوه یک خبر بد باشد.
پروتکل SPIKES شش قدم اساسی را به تیمهای درمانی پیشنهاد میدهد که به ارتباط با بیمار کمک شایانی میکند.
- فراهم کردن شرایط مناسب برای گفتن خبر بد، مثلاً به جای استفاده از تلفن یا ایمیل، حتماً این کار در ملاقات رودررو انجام و از پنهان کردن اطلاعات از بیمار و گفتگوی تنها با اطرافیان پرهیز شود.
- ارزیابی آگاهی بیمار از وضعیتش؛ پیش از هر سخنی، گوینده خبر باید در ذهن خود این آمادگی را ایجاد کند که چه اطلاعاتی را به دیگری منتقل میکند. از آن شخص بپرسد که از قبل چه میداند و چقدر تمایل دارد که بداند.
- دعوت بیمار به مشارکت در گفتگو؛ پرهیز از گفتگو در چنین شرایطی، یک مکانیسم دفاعی شناخته شده روانشناختی است، باید فعالانه گفتگوی با بیمار را تسهیل کرد.
- دادن اطلاعات به بیمار به روشی قابل درک، مثلاً استفاده از ابزارهای آموزشی مانند تصاویر یا نقاشی، نشان دادن انعطاف بسته به نیاز بیمار برای ارائه شفاهی یا کتبی اطلاعات، با جزئیات کم یا زیاد
- واکنش مناسب عاطفی به احساسات بیمار
- ارائه خلاصهای از اطلاعات ارائه شده و راهکارها در پایان
با این وجود، ممکن است در بعضی شرایط، بیمار از دیگران هم اطلاعاتی دریافت کند، مثلا تکنسین آزمایشگاه، یک دانشجوی آشنا یا اعضای خانواده ممکن است اولین کسانی باشند که جواب یک آزمایش را ببینند و بیمار مضطرب به اصرار از آنان تقاضای راهنمایی کند. بنابراین برای همه ضروری است که بدانند چطور در این وضعیت، استرس روانی فرد را افزایش ندهند.
واکنش به خبر بد
از لحظه دریافت خبر، ذهن شنونده درگیر فرایندی میشود که معمولاً با شوک و انکار آغاز میشود و بتدریج تبدیل به عصبانیت و افسردگی شده و پس از چانهزنیهای ذهنی یا کلامی، سرانجام منتهی به پذیرش، کنار آمدن با شرایط و یافتن راه حل مناسب میشود.
سرعت این فرایند در همه یکسان نیست و گاهی افراد احتیاج به کمک درمانگر برای عبور از این مراحل دارند. بعلاوه در هر مرحله میزان تطبیق فرد با نیازهای درمانیاش متفاوت است، مثلاً طولانی شدن فرایند پذیرش بیماری ممکن است باعث هدر رفتن زمان و به خطر افتادن سیر درمان شود. همچنین ناهماهنگی در سرعت گذر از مراحل واکنش به خبر بد، میتواند اطرافیان بیمار را از هم جدا کند و هر یک را در مرحله متفاوتی قرار دهد، مثلاً در شرایطی که خود بیمار آماده پذیرش و حرکت به سوی تصمیمگیری برای درمان شده، همسرش هنوز علائم افسردگی نشان بدهد یا والدینش هنوز در شوک خبر باشند، بنابراین آگاهی از این تفاوتها به ایجاد ارتباط موثرتر و گفتگوهای مفیدتر کمک میکند.
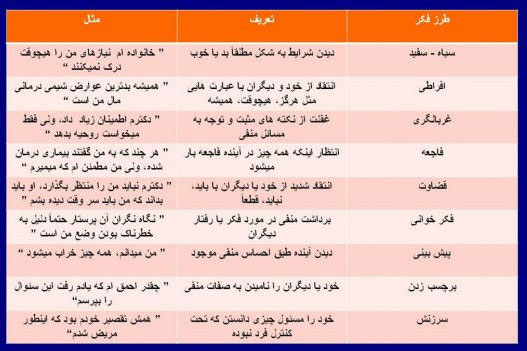
ذهن افراد در هر یک از مراحل واکنش به خبر بد، مستعد تجربه افکاری است که به خودی خود به ذهن راه مییابند و ممکن است نه کمک کننده باشند نه منعکس کننده واقعیتهای زندگی. این نوع افکار که در درمانهای شناختی-رفتاری به دقت ارزیابی میشوند، به افکار خودکار منفی (negative automatic thought) مشهورند. شدت این نوع افکار در افرادی که زمینه بیماریهای اعصاب و روان دارند دو چندان میشود و پیشرفت درمان را به مخاطره جدی میاندازد.
نقش بیمار
بیماری به فرد نقشی را واگذار میکند که یک طرف آن دریافت همدردی و احترام دیگران است و طرف دیگرش مسئولیتپذیری برای انجام دادن تمام آن چیزهایی است که به بهبودی او کمک میکند؛ مثلاً به فرد اجازه مرخصی استعلاجی میدهند، نقشهای اجتماعی او را محدود میکنند و از وی انتظار مراعات دستورهای پزشکی را دارند.
تعادل در نقش بیماری و پذیرش آن، به بیمار این امکان اساسی را میدهد که از بیماری عبور کند و آن را قسمتی از تجربه زندگیاش ببیند، اما گاهی بعضی از بیماران این تعادل را از دست میدهند، از قبول مسئولیت برای بهبودی شانه خالی میکنند و در عوض به جای بیمار، خود را قربانی میبینند یا برعکس خود را در نقش قهرمانی تصور میکنند که باید خودش را انکار کند و فقط به فکر دیگران باشد یا گاهی به سرزنش اطرافیان خود میپردازند و تا حد زور گویی و کنترل دیگران پیش میروند، گویی بیماری به ابزار قدرتی بدل میشود تا با آن قدرت خود را در میان دیگران تقویت کنند.
نقش خانواده
سرطان از جمله بیماریهایی است که نه تنها فرد بلکه تمام افراد پیرامونش را تحت تاثیر قرار میدهد و ممکن است پس از بروز بیماری، تظاهرات ثانویهای در اطرافیان بیمار دیده شود، مثلاً اطرافیان دچار اضطراب یا وسواس شده و به دنبال آزمایشهای مکرر طبی باشند و هر علامت جزئی را به سرطان تعبیر کنند.
امروزه روانپزشکی و روانشناسی در کنار رشتههای دیگر درمانی مانند انکولوژی، جراحی و طب داخلی نقش ویژهای در بهبود کیفیت زندگی بیماران سرطانی دارند، از جمله رشتههای جدید میتوان از سایکوآنکولوژی و روانپزشکی مشاوره نام برد
اعضای خانواده بیمار هر یک بسته به توانایی عاطفی خود رفتارهایی را بروز میدهند که برایند همه آن رفتار ها را شاید بتوان به واکنش خانواده نسبت به آن بیماری تعبیر کرد.
خانواده هایی که ارتباط موثر با یکدیگر داشتهاند در کمک به بیمار موفقترند و مانع انزوا و احساس تنهایی بیمار میشوند و با تقسیم وظایف مراقبتی، خستگی اقوام درجه یک را کمتر کرده و در مراحل دشوار سیر بیماری، برای بیمار آرامش بیشتری فراهم میکنند.
برخی از واکنشهای بعضی از خانوادهها که بر اساس فرهنگ خانواده و به طور ناخودآگاه ممکن است بروز کنند، کمک کننده نیستند از جمله:
- وحشت بیش از حد که مانع کمک شود یا بیماری به چشم فاجعه دیده شود
- جابجایی نقشها، گاهی خود بیمار باید به اطرافیان نگرانش روحیه و دلداری بدهد
- بعضی به هر قیمتی سعی در انکار یا کم اهمیت جلوه دادن بیماری میکنند ، مثلاً به علت وحشت از بیماری
- در بعضی، کمک خواستن برای درد و مشکلات کاری زشت تلقی شده و افراد برای استقلال تلاش میکنند





















ارسال نظر